Che esami devo effettuare per conoscere il mio tipo di Occhio Secco? L’occhio secco o Dry Eye é dovuto ad una alterazione di almeno uno dei 3 strati che compongono la lacrima: Mucinico, Acquoso, Lipidico.
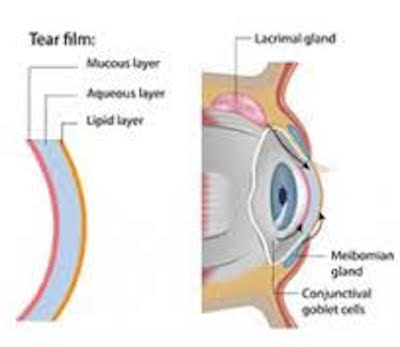
La parte mucinica é quella che formalo strato interno della lacrima permettendole di distendersi in modo uniforme su tutta la superficie oculare. Se non vi é abbastanza muco per coprire l’occhio si possono formare delle zone asciutte sulla cornea che provocano bruciore o dolore.
La parte acquosa é quella centrale formatoa da acqua, enzimi, sostanze organiche come il glucosio ed i citrati, ed elettroliti, tra cui cloro, sodio, potassio, fosfati e bicarbonati. Questo strato, prodotto dalle ghiandole lacrimali, purifica gli occhi ed elimina le particelle di polvere o di sostanze irritanti che possono venire a contatto dell’occhio. Se ne viene prodotta in quantitá limitata, gli strati di olio e muco possono toccarsi e produrre dei filamenti.
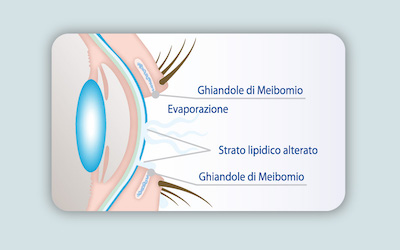
La parte lipidica é lo strato piú esterno del film lacrimale, prodotto da delle piccole ghiandole situate sul bordo palpebrale, le ghiandole del Meibomio, ed é composta da oli grassi chiamati lipidi. Questi rallentano l’evaporazione dello strato acquoso. Se queste ghiandole non producono abbastanza olio, lo strato acquoso evapora troppo velocemente, e l’occhio si asciuga. Questo tipo di Dry Eye é comune nelle persone in cui le ghiandole di Meibomio sono otturate come nella Blefarite, nella Rosacea e nella Meibomite.
Quali sono i sintomi che possono farmi sospettare un Dry Eye?
- occhio stanco
- presenza di filamenti
- sensazione di bruciore
- occhio rosso
- fastidio alla luce (fotofobia)
- fastidio eccessivo in ambienti con vento, fumo o polvere
- sensazione di corpo estraneo
- intolleranza alle lenti a contatto
- eccessiva lacrimazione
- visione offuscata
- difficoltá nell’aprire gli occhi al mattino
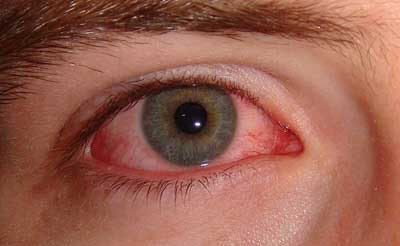
Cosa devo fare se ritengo di soffrire di Occhio Secco?
Devo recarmi da un Medico Oculista che disponga delle piú idonee apparecchiature per studiare il tipo di Dry Eye in modo da poter stabilire la cura piú corretta e personalizzare la terapia.
Quali sono i Test piú utilizzati?
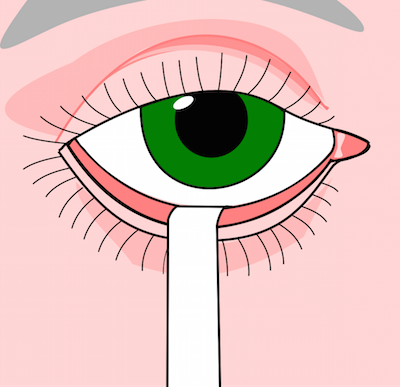
Per valutare la parte acquosa, il test ancor oggi piú utilizzato é il test di Schirmer che misura la quantitá di lacrima prodotta dalle ghiandole lacrimali in 5 minuti. Una strisciolina di carta millimetrata viene appoggiata sulla parte interna della palpebra inferiore, sacco congiuntivale, e l’occhio deve rimanere chiuso per 5 minuti. La parte che risulta bagnata viene poi misurata.
Chi non soffre di una diminuita produzione lacrimale bagna la cartina per almeno 15 millimetri se giovane ed almeno 10 millimetri se anziano. Più é severo il dry eye e meno la cartina viene inumidita. Si definisce un occhio secco “grave” se il risultato é minore di 4 millimetri.
L’Osmolaritá delle lacrime é oggi considerato un valore importante da determinare per valutare oggettivamente la gravitá dell’occhio secco: un valore superiore a 323 mOsm/kg é indice di Dry Eye.
Questo dato viene misurato con un apparecchio apposito che, dopo essere venuto a contatto con la lacrima, quantifica l’osmolaritá, cioè la giusta concentrazione di elettroliti nelle lacrime, se vi é iperosmolaritá siamo di fronte ad una Sindrome da occhio secco.

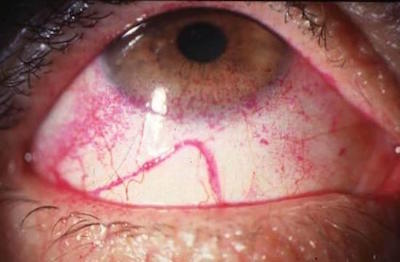
Un altro test é quello al Rosa bengala che evidenzia le cellule epiteliali morte e quelle che presentano un insufficiente rivestimento di mucina. Una soluzione all’1% di questo colorante viene instillato nel fornice congiuntivale per osservare la colorazione delle aree corneo-congiuntivali danneggiate. Un altro colorante che pué essere utilizzati a tal scopo é il Verde di lissamina.
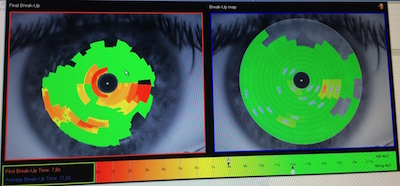
Il test del BUT (Break up time) misura il tempo di evaporazione lacrimale. Con la tecnica tradizionale si colora la lacrima con della fluoresceina, si invita il paziente a tenere l’occhio aperto e si conta dopo quanti secondi la lacrima si rompe formando aree asciutte. Tanto più la produzione della parte oleosa é alterata tanto prima si rompe il film lacrimale.
Un tempo di rottura del film lacrimale superiore a 15” è ritenuto normale, mentre un tempo inferiore ai 10” si considera patologico.
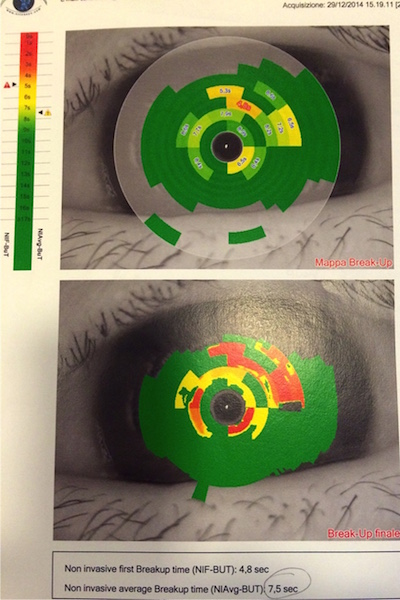
Oggi il BUT viene misurato in modo molto piú preciso, ripetibile ed in ogni punto della cornea, tramite un topografo corneale molto sofisticato, il Sirius della CSO, senza l’utilizzo di coloranti.

Il paziente si pone davanti al topografo, con il mento e la fronte appoggiati negli appositi alloggiamenti, e cerca di tenere l’occhio il più aperto possibile. L’apparecchio registra, in modo dinamico, come si dispone il film lacrimale e ne percepisce, per ogni punto della superficie oculare, il tempo di evaporazione. Tutto questo viene poi memorizzato e trascritto su di una vera e propria mappa della lacrima in modo da poter valutare la severità del dry eye e poter valutare nel tempo l’efficacia della terapia. Vengono misurati sia il tempo e la posizione della prima rottura lacrimale che il tempo medio totale.
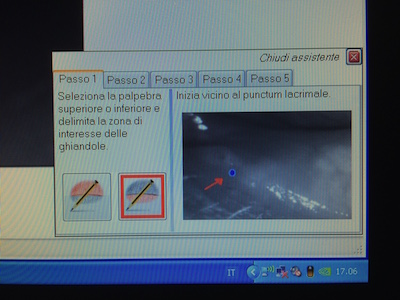
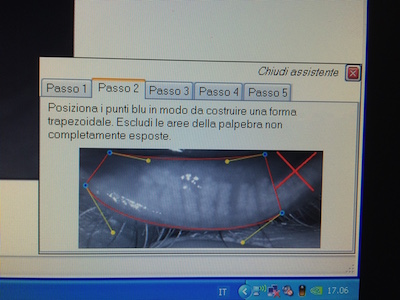
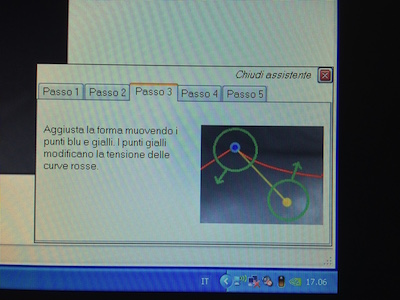
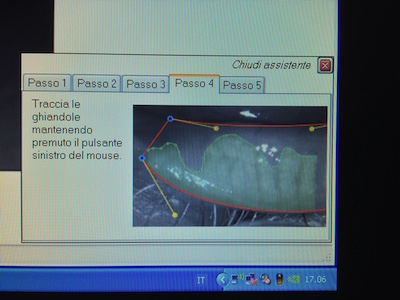
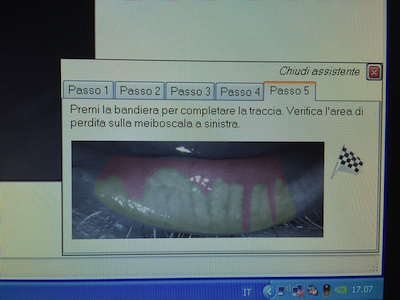
Sempre con lo stesso strumento, ma con l’aggiunta di una lente apposita, possiamo misurare anche il numero delle ghiandole di Meibomio presenti nelle palpebre. Per far questo si gira la palpebra, prima l’inferiore e poi la superiore, e si effettua una fotografia. A questo punto, solo tramite il computer, si effettuano 5 passaggi illustrati nelle foto seguenti:
In questo modo riusciamo a conoscere la percentuale di perdita delle ghiandole del Meibomio in un’area circoscritta della palpebra.
Grazie a questi 2 nuovi esami siamo in grado di eseguire una diagnosi molto piú precisa e ripetibile per valutare, per ogni paziente, il tipo di Occhio Secco e la severitá della Blefarite o della Meibomite, decidere la corretta terapia e misurare con precisione i risultati ottenuti dalla cura effettuata. La terapia potrà essere effettuata tramite farmaci in compresse, colliri, con una corretta igiene palpebrale, con la chiusura dei puntini lacrimali o, se vi é un deficit della parte lipidica della lacrima, tramite la pulizia delle Ghiandole del Meibomio con il Probing o con il Lipi Flow.
Che cos´’é il Probing?
Questo tipo di trattamento prevede un sondaggio, tramite un’apposito sondino smusso, atto a rimuovere i detriti presenti nelle Ghiandole del Meibomio.
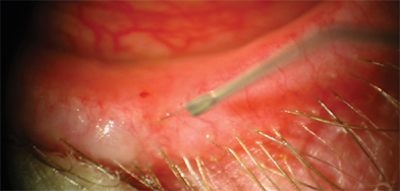
Per prima cosa verifico con la luce della lampada a fessura e con la Pinza di Orione (una apposita pinza che ho disegnato e fatto realizzare da una Ditta Italiana) se le ghiandole secernono olio, una sostanza densa con detriti o non secernono niente in quanto chiuse. In caso di ostruzione eseguo il sondaggio di tutte le ghiandole di Meibomio per pulirle accuratamente e rimuovere tutti i detriti presenti all’interno aiutandomi con la mia Pinza per visualizzare i Dotti.
L’apertura e la pulizia delle ghiandole permette a queste di riprendere la produzione naturale di lipidi (oli) necessari per il film lacrimale.

Che cos’é il LipiFlow?
A volte quando il Probing non risolve completamente la Disfunzione delle Ghiandole del Meibomio (MGD), un macchinario innovativo ci può venire in aiuto: il sistema di pulsazione termica LipiFlow è un modo rivoluzionario per il trattamento dell’occhio secco causato da MGD.
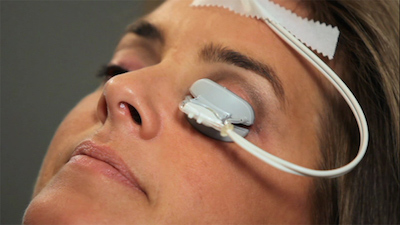
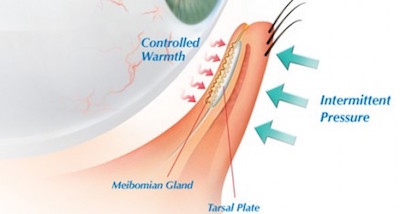
La tecnologia LipiFlow, mediante l’applicazione combinata di calore localizzato e della pressione intermittente sulla palpebra, libera i lipidi dalle ghiandole di Meibomio bloccate ed infiammate, consentendo a queste di riprendere la naturale secrezione di olio necessario a mantenere il film lacrimale stabile sulla superficie oculare.
Il trattamento non richiede tempi di inattività o di recupero, i risultati sono spesso raggiunti immediatamente ed i pazienti riferiscono un grande sollievo dei loro sintomi subito dopo il trattamento. Gli effetti continuano poi a migliorare per diversi mesi o anche per un anno. Queste 2 tecniche, il Probing ed il Lipi Flow, possono anche essere combinate per fornire una soluzione efficace atta a migliorare la qualità della visione e le abitudini quotidiane dei pazienti affetti da questa invalidante patologia.
Luce pulsata. Ultimo arrivato in ordine di tempo é il trattamento con Luce Pulsata per chi soffre di Blefarite, Meibomite e Dry Eye da eccessiva evaporazione della lacrima. La IRPL (Intense Regulated Pulsed Light) detta anche tecnologia a LUCE PULSATA (IPL) stimola le ghiandole del Meibomio a riprendere il loro normale funzionamento. Il TRATTAMENTO é semplice, indolore e la seduta dura pochi minuti. Il paziente si accomoda su di un lettino con la testa sollevata di 30 gradi. Una mascherina di metallo viene appoggiata sugli occhi per protezione e del GEL viene spalmato sulle palpebre. Una serie di 4 o 5 Flash vengono applicati intorno alla palpebra inferiore, in sequenza, dal canto interno (parte vicino al naso) al canto esterno (parte vicino alla tempia). Lo stesso procedimento viene seguito anche per l’altro occhio. Per approdondire leggi questo articolo: Un nuovo approccio terapeutico.
